مقدمه :
IBD که مخفف شدهی عبارت Inflammatory bowel disease هست به معنی بیماریهای التهابی روده است.
بیماریهای التهابی روده (IBD) رو میشه به دو دسته تقسیم کرد:
1.کولیت زخمی (Ulcerative colitis)
2.بیماری کرون (Crohn’s disease)
IBD که مخفف شدهی عبارت Inflammatory bowel disease هست به معنی بیماریهای التهابی روده است.
بیماریهای التهابی روده (IBD) رو میشه به دو دسته تقسیم کرد:
1.کولیت زخمی (Ulcerative colitis)
2.بیماری کرون (Crohn’s disease)
بیماری کرون و کولیت اولسراتیو بسیار به هم شبیه هستن و هردو جزو بیماریهای التهابی مزمن روده یا IBD به حساب میان و باعث ایجاد اختلالات گوارشی و التهابی تو دستگاه گوارش میشن. کولیت اولسراتیو به عنوان کولیت آلسروز یا کولیت زخمی هم شناخته میشه. کولیت زخمی رو معمولا با زخم های سطحی و یکپارچهای که در طول مخاط کولون، از ناحیه رکتوم (التهاب از رکتوم شروع میشه) به طرف پروگزیمال ایجاد میکنه میشناسن و بر اساس منطقه درگیر کولیت آلسروز به چند نوع مختلف تقسیم میشه:
زخم کرون میتونه تمامی لوله گوارش (از دهان تا مقعد) رو مورد حمله قرار بده و زخمهای کرون برخلاف التهاب یکپارچه UC به صورت قطعه قطعه و جدا از هم ایجاد میشن و التهاب کرون از نوع Transmural هستش؛ یعنی برخلاف زخمهای سطحی UC تمام لایههای دیوارۀ کولون از بین میرن و درنهایت زخمهای کرون میتونن منجر به شکل گیری انواع آبسه، فیستول و گرفتگیها بشن.
از نظر ابتلا به IBD شانس هر دو جنس با هم برابره و اینطور بنظر میرسه که IBD در دو دورۀ زمانی از عمر فرد بیشتر نمود پیدا میکنه که اوج اول در بین سنین بیست تا چهل سالگی و اوج دوم در حدود دهه شصت زندگی؛ ولی شیوع بیماری در دوره اول (بیست تا چهل سالگی) شایع تره.
هیچ نژادی از نظر ابتلا به بیماری IBD مصون نیست اما جمعیت ساکن در اروپای شمالی و همچنین یهودیان اشکنازی بیشتر در معرض تهدید قرار دارن. بیماری IBD شیوع خانوادگی بالایی داره؛ اینطوریه که شانس ابتلا فامیل درجه یک بیمار ده تا پانزده برابر بیشتر هستش و حدود پنج تا بیست درصد بیماران مبتلا به IBD یک عضو خانواده درگیر با این بیماری هستن و نکته مهم اینکه تاثیر وابستگیهای فامیلی در بیماری کرون بیشتر به چشم میخوره.
در مورد تاثیر گذاری ژنهای مختلف تو شکل گیری این بیماری میتونیم تنها به این نکته بسنده کنیم که وقوع پلی مورفیسم تو ژن اپیدمیولوژی:NOD2 میتونه شانس ابتلای فرد به IBD رو بالا ببره.
IBD نتیجۀ پاسخ ایمنی نابجا و خارج از چارچوب بدن به میکروبهای فلور نرمال موجود تو لوله گوارشی هستش؛ به خصوص در افرادی که از نظر ژنتیکی مستعد هستن میتونیم بگیم که لوله گوارشی انسان بخشی از محیط خارجی محسوب میشه که همواره در معرض پاتوژنها و میکروبهای بیرونی قرار داره پس سیستم ایمنی تو این منطقه باید حضور فعالتری داشته باشه و وجود سلولهای ایمنی مثل لنفوسیتها و ماکروفاژها موجب تقویت این سیستم ایمنی و ایجاد نوعی التهاب فیزیولوژیک یا التهاب کنترل شده میشه. پس وظیفه سیستم ایمنی تو بخش گوارشی این هست که آنتی ژنهای مضر و دردسر ساز را از انواع بیآزار تشخیص بده همچنین تو بخش گوارشی یه سری از سلولهای ایمنی قرار دارن به اسم Regulatory cells که وظیفشون کنترل و تعدیل پاسخ ایمنی بدن هستش.
و یه سری دیگه از سلولهای ایمنی هم وظیفشون فعال کردن و افزایش پاسخ ایمنیه ولی در بیماری IBD این هومئوستاز ایمنی به هم ریخته و سیستم ایمنی از حالت تعادل خارج میشه و منجر به بیشفعالی پاسخ ایمنی میشه.
پس IBD زمانی رخ میده که التهاب فیزیولوژیک کنترل شده به التهاب غیر فیزیولوژیک کنترل نشده تبدیل بشه!
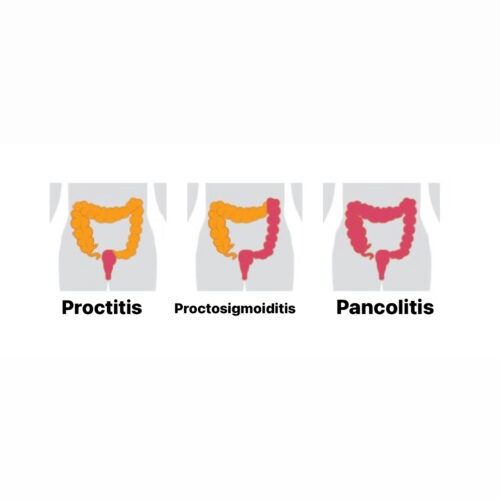
IBD از دسته بیماریهای عودکننده_بهبودیابنده هستش و کولیت اولسراتیو بیشتر در ناحیه رکتال و سیگمویید و بیماری کرون بیشتر در ناحیه ایلئوسکال هستش و همونطور که تو قسمتهای بالاتر هم گفتیم، زخمهای کولیت اولسراتیو منتشراند و از دیستال کولون به سمت پروگزیمال هستن؛ ولی زخمهای کرون قطعه قطعه هستن که Skip lesions گفته میشه شامل ۲۰٪ از بیماریهای کرونه. بیماری کولیت اولسراتیو در هر دو جنس زن و مرد شیوعش به یک اندازه هستش ولی کرون در زنان بیشتر از مردان شیوع دارد.
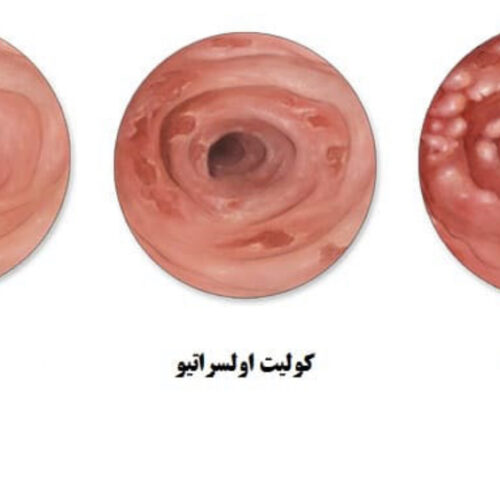
در کولیت اولسراتیو:
اولین چیزی که در این نوع از بیماری IBDدیده میشه التهابه خب همونطور که تو اوایل مبحث گفته شده در لوله گوارش ودر حالت عادی همواره نوعی التهاب کنترل شده فیزیولوژیک وجود داره که فرایندی طبیعی و بی ضرر هستش در التهاب فیزیولوژیک تجمع سلولهای دفاعی در لایه زیرمخاط بسیار بالاست و هرچه به لایههای عمیقتر میریم از شدت و چگالی این سلولها کاسته میشه و التهاب رقیقتر میشه درحالیکه درکوایت اولسراتیو التهاب غلیظ ویک دست با چگالی بالا رو داریم که برخلاف التهاب فیزیولوژیک حالت گرادیان نداره و غلظتش ثابته در این نوع التهاب سلولهای ایمنی ازجمله نوتروفیلها، لنفوسیتها وایوزینوفیلها دیده میشه.
همچنین به هم ریختگی کریپتها در روده و وجود آبسههای کریپتی از اجزا پاتولوژی کولیت اولسراتیو به حساب میاد.
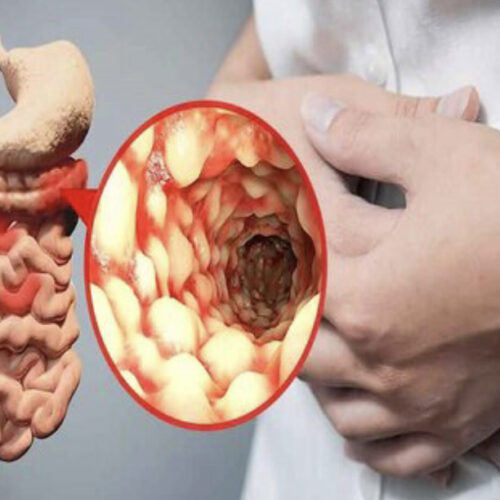
در بیماری کرون:
التهاب یکپارچه نیس پس قطعههای سالمی هم وجود داره وجود گرانولوما میتونه نشانهای از بیماری کرون باشه ولی تشخیص قطعی برای کرون نیس چون در یکسری از بیماریهای دیگه هم دیده میشه.
از عوارض کولیت: خونریزی شدید، مگاکولون توکسیکی، پارگی روده، سرطان کولون.
عوارض بیماری کرون: تنگ شدن مجراها، آبسه ، فیستول (که فیستولهای کرون باعث پریتونیت نمیشن)، سرطان کولون، سوراخ شدگی و تشکیل گرانولوماها، بیماریهای پری آنال، اختلال رشد در کودکان، سنگهای ادراری.
1.ضایعات پوستی: در پوست سه تا علامت دیده میشه Pyoderma gangrenosum،Erythema nodosum،Sweet syndrome کهPyoderma gangrenosumبه زخمهای شایع در قدام ساق پا با قاعده نکروتیک اطلاق میشه. Erythema nodosumشامل سفتی دردناک زیرمخاطی هستش که به صورت یک برجستگی قرمز روی پوست لمس میشه سندرم Sweet(درماتوز نوتروفیلیک حاد تبدار ) شامل پاپولها و پوسچولهای مخاطی است که معمولا با نوتروفیلی شدید همراه هستند.
2.درگیری مجاری صفراوی: شامل سنگهای صفراوی( شایعتر در کرون) ، کلانژیت اسکلروزان اولیه ( شایعتر در بیماری کولیت زخمی) است.
3.آرتریت:شامل آرتریت محیطی و محوری مثل:ساکروایلیت و اسپوندیلیت آنکیوزان در آرتریت محیطی مفاصل بزرگی مثل زانو ، مچ پا، مچ دست و لگن درگیر میشن که معمولا به شکل غیر قرینه هستن. آرتریت محیطی معمولا با میزان التهاب روده همراهی دارد و بعد از فروکش کردن التهاب، علایم بهبودی نمایان میشه. در آرتریت محوری برخلاف آرتریت محیطی علایم به موازات التهاب ایجاد نمیشه و این عارضه لزوما با درمان التهاب رودهای بهبود نمییابد.
3.مشکلات چشمی: Uveitis،Episcleritis
4.عوارض کبدی: شامل کبدچرب،پری کلانژیت، هپاتیت مزمن فعال و سیروز
بدترین عارضه کلانژیت اسکلروزان اولیه میباشد که هم در کرون و هم در کولیت زخمی دیده میشه که در کولیت شایعتر میباشد.
یافتههای آزمایشگاهی: در کولیت زخمی تست PANCA مثبت و تست ASCA منفیه و در بیماری کرون برعکس، یعنی تست PANCA منفی و تست AScA مثبته.
در تستهای سرولوژیک میشه نوع دیگری از آنتی بادی که بر علیه Ompc هم در بیماری کرون و هم در کولیت اولسراتیو ساخته میشه رو دید.
کولیت زخمی: کولونوسکوپی که التهاب یکدست، زخمهای سطحی پراکنده و کاهش مشخصات عروق خونی جزو یافتههای کولونوسکوپی هستن.
کرون: کولونوسکوپی، ایلیوسکوپی، انتروسکوپی.
یافتههای آندوسکوپی در کرون Aphthoid eriosions یا ساییدگیهای آفتی، زخمهای عمیق با نواحی بینابینی سالم (که به این حالت Clobestoning یا سنگفرشی میگیم)،الگوی ستارهای زخم.
حساس ترین تست برای تشخیص بیماری رودۀ کوچک در کرون، آندوسکوپی ویدیو کپسولیه!
CT و رادیو گرافی هم از موارد تشخیص IBD به شمار میره.
با توجه به ناشناخته بودن اتیولوژی دقیق بیماری IBD، بهترین راه درمان مهار سیستم ایمنی فرد بیماره که میشه از داروهای زیر به این مقصود استفاده کرد:
5_Aminosalicylic Acids مثل Sulfasalazine،Mesalamine
معمولا درمان این بیماری شامل دو مرحله القای درمان و حفظ درمان هستش:
که در مرحله القای درمان از کورتیکواستروییدها استفاده میشه در حالی که در فاز حفظ درمان استفاده از 5_ASAوAzathioprine ارجحه. امروزه از داروهای اختصاصیتری برای مهار سیستم ایمنی استفاده میشه که دسته معروفی از این داروها Anti TNFها هستن که دو داروی Infliximab و Adalimumab از خانواده داروهای ضد TNF هستن. یکسری داروهای غیراختصاصی (کل سیستم ایمنی رو مهار میکنن) مثل انواع کورتیکواستروییدها، آزاتیوپرین، متوتروکسات، سیکلوسپورین هم میتونن در درمان IBDا ستفاده بشن.
به علت Bacterial overgrowth و اشکال در جذب مخاطی افراد مبتلا به بیماریهای رودهای معمولا ضرورت استفاده از مکملهای غذایی هم مطرح میشه و جایگزین کردن ویتامینهای محلول در چربی برای اکثر این بیماران ضروری هستش و در موارد ابتلا به کرون شدید، میشه از Parenteral nutrition (تغذیه وریدی) استفاده کرد.
درصورتیکه با مصرف داروها بهبودی ایجاد نشه برای خاموش کردن بیماری و قطع تماس مدفوع با دیواره کولون، بخشی از سر روده باریک رو در عملی بنام دایورژن بیرون قرار میدن تا با تکمیل شدن فرایند درمان، بیمار به وضعیت عادیش برگرده.